La micosi è un nome comune per tutti i tipi di lesioni fungine. I tipi più comuni di funghi sulle gambe sono la dermatomicosi e l'onicomicosi. Il primo significa la lesione della pelle, nel secondo caso, i microrganismi penetrano sotto l'unghia. Altre classificazioni dei funghi si distinguono per l'agente patogeno e i sintomi principali.
Tipi
Il tipo di fungo sulle gambe dipende principalmente dal patogeno. I microrganismi patogeni sono divisi in diversi tipi: muffa, lievito, dermatofiti. Conducono ai tipi più comuni di sconfitta:
- Rubrofizio;
- epidermophytosi;
- Candidiasi della fermata;
- Onicomicosi.
Le patologie sono combinate sotto il nome generale "rubromicosi", che significa danno ai piedi. Inoltre, la malattia è divisa in diversi gruppi su manifestazioni cliniche: tipi di membrana, moccasica, vescicolare.
Rubrofius
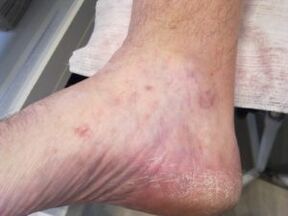
La malattia ha un secondo nome: rubromicosi. Si distingue per i vasi sanguigni affollati con sangue, secchezza e peeling. La patologia si sviluppa gradualmente e impercettibilmente per il vettore di infezione. I primi segni nella forma di prurito e bruciore si manifestano nelle fasi successive della malattia. Nello stesso palco, le unghie sono danneggiate. Segni esterni della malattia: vesciche, croste, placche e pustole che coprono l'intera area della suola. Se ci sono troppe bolle e placche, una persona sperimenta dolore quando cammina.
Con il trattamento del fungo, il tipo di malattia svolge un ruolo chiave. Il trattamento della rubrofitia è prescritto dopo la microscopia e lo studio del quadro clinico. Le lesioni vengono eliminate usando farmaci cheratolitici (esfolianti). Questi includono unguenti e creme basate sull'acido fenolico. La terapia è integrata da agenti antifungini.
In forme gravi della malattia, vengono prescritte forme di farmaci compresse. Il danno alle unghie viene trattato con la loro rimozione con agenti ammorbiditi.
Questo tipo di micosi è altamente contagioso. Per "catturare" il fungo, è sufficiente usare le cose a cui si toccava il vettore dell'infezione. Se hai aumentato la sudorazione, il danno ai piedi o l'immunità indebolita, la probabilità di ammalarsi aumenta molte volte.
L'agente causale della malattia è TR Fungo. Mentagrophytesvar. Penetra nella cornea o nello strato granulare della pelle, si diffonde e provoca pronunciate reazioni allergiche e di altro tipo:
- eruzione di bolle con una crosta densa;
- l'aspetto di edema, pustole;
- macerazione (corruzione cutanea);
- diffusione di crepe dolorose, scale, croste;
- ingiallimento e deformazione delle unghie;
- Grave prurito, bruciore, dolore durante la camminata.
Nella diagnosi della malattia, il medico studia il quadro clinico e i segni esterni. Studi clinici, ad esempio, uno studio microscopico di un raschietto, viene utilizzato se il patogeno è in questione.
Nella forma acuta della malattia, viene prescritto l'uso di nitrato d'argento 0,25%, Resorcinol 1%e calcio 10%. Le reazioni allergiche sono eliminate dai farmaci del gruppo antistaminico.
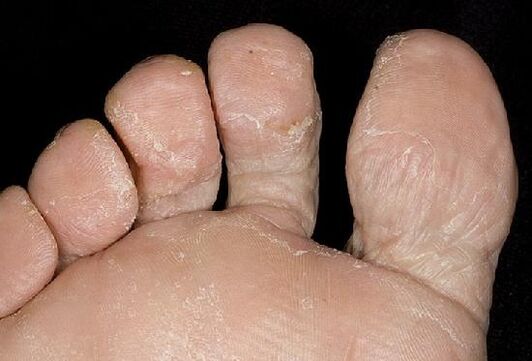
Candidiasi della fermata
Questo tipo di fungo si verifica un ordine di grandezza meno spesso della rubromicosi o dell'epidermophytosi. La patologia è causata dai funghi del genere Candida.
I microrganismi di questo tipo sono presenti nel corpo di ogni persona, ma sono considerati condizionatamente patogeni. Ciò significa che in piccole quantità non rappresentano una minaccia, ma durante la riproduzione causano sintomi e conseguenze spiacevoli per il corpo. Quest'ultimo si verifica sotto l'influenza di fattori che portano a una diminuzione dell'immunità: ipotermia, stress frequente, sovraccarico, ecc.
I fattori esterni includono:
- Macerazione della pelle frequente (separazione degli strati cutanei l'uno dall'altro con un contatto prolungato con acqua);
- lesioni ottenute nella vita o nella produzione di tutti i giorni;
- Indossare scarpe scomode, specialmente in estate (con clima caldo).
La candidosi dell'arresto è convario vescicolare o ipercheratotico. Nel primo caso, la malattia si manifesta per iperemia (overflow di vasi sanguigni), macerazione e gonfiore pronunciato. La pelle nell'area del danno è coperta da pustole e piccole bolle piatte. Non appena i processi infiammatori svaniscono, appare il peeling.
La forma ipercheratotica di candidosi è caratterizzata da un ispessimento dello strato strato del derma. Appare su di esso con larghe scanalature peeling di colore brunastro. La diagnosi di tale malattia viene effettuata durante l'esfoliazione: i funghi del genere vengono rivelati in scale separate.
Il trattamento è prescritto da un medico dopo aver fatto una diagnosi accurata. I farmaci sono prescritti individualmente. Di norma, questi sono medicinali sistemici e locali.
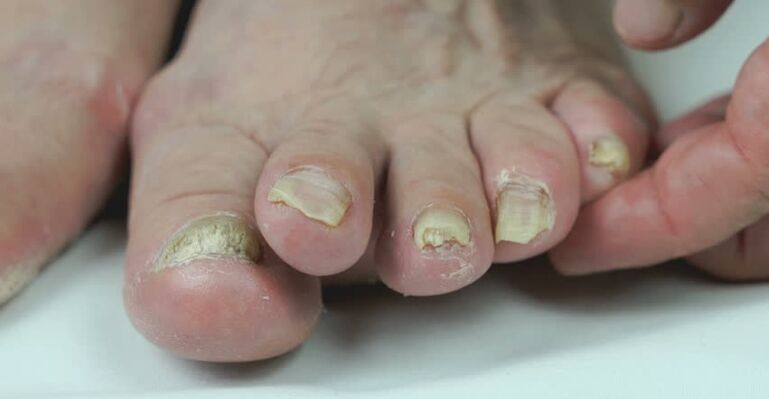
Onicomicosi
Si verifica una patologia in cui si verifica un danno fungino alla piastra unghie. L'infezione è possibile in piscine pubbliche, saune, docce. La patologia non è meno contagiosa della micosi della pelle. Le scale con microrganismi sono facilmente separate dalle unghie, cadono su tappeti, pavimenti, rifiuti e panche non dipinte. In condizioni di elevata umidità, non solo sopravvivono, ma si moltiplicano attivamente, il che aumenta il rischio di infezione.
Inizialmente, l'infezione entra nella pelle dei piedi, provoca gravi prurito. Una persona inizia a pettinare un luogo interessato nella speranza di indebolire le sensazioni spiacevoli, ma aggrava solo la situazione.
La pelle, colpita dal fungo, è coperta da piccole crepe, graffi e microrganismi si diffondono e penetrano sotto l'unghia, dove si moltiplicano attivamente.
Il rischio di ammalarsi è migliorato da lesioni al chiodo, apporto di sangue compromesso, malattie gravi (HIV, diabete).
L'onicomicosi è divisa in 3 tipi:
- Normorofico. Il colore del chiodo cambia dal normale a marrone giallastro. Lo spessore, la forma e la lucentezza naturale finora rimangono uguali.
- Ipertrofico. La piastra per unghie cambia finalmente il colore. La lucentezza scompare, la forma dell'unghia diventa errata, si osserva l'ispessimento, la distruzione parziale. Con questo tipo di onicomicosi, diventa molto doloroso muoversi, specialmente in scarpe scomode.
- Onicolitico. L'unghia interessata diventa marrone, diluito, inizia a separarsi gradualmente dalla scatola. Una parte aperta del letto unghie è coperta da strati irregolari.
Il trattamento con agenti antifungini locali per l'onicomicosi è inefficace, poiché le spore dei funghi sono nascoste sotto l'unghia. Prima di iniziare il trattamento, deve essere rimosso. Questo viene fatto usando farmaci e cerotti cheratolitici.
In alcuni casi, è possibile rimuovere meccanicamente il chiodo interessato: le parti morte del chiodo vengono tagliate con i nintui o un file. Si prega di notare che gli strumenti dovrebbero essere sterili.
La combinazione di cerottoli cheratolitici e rimozione meccanica è il modo più efficace per sbarazzarsi di un paziente della piastra unghie. Come agente cheratolitico, è adatto un set fatto pronto, che contiene uno speciale unguento, patch e file per raschiare. Dopo la rimozione dell'unghia, vengono prescritti gli antimicotici sistemici.
%20del%20fungo%20del%20piede.jpg)
Forma intriginale (interdigitale)
Uno dei tipi più frequenti e spiacevoli di questa patologia. Spesso si verifica nella stagione calda, inizia dall'intervallo tra 3 e 4 dita. Più tardi, l'infezione va oltre quest'area e colpisce il resto delle zone intercal.
Nella piega tra le dita c'è una fessura, dolenza o imbuto, circondata da una pelle verdastra traballante o da eruzione da pannolino. Il danno è bagnato, in alcuni casi, il contenuto purulento viene rilasciato da esso.
Con il tipo di fungo, il peeling diventa un arco pronunciato del dito, la superficie del dito sembra essere cosparsa di farina. Questa impressione viene creata a causa di molte scale interessate separate dalla pelle. Il prurito è presente, ma non causa grave disagio.
La forma avanzata della malattia è caratterizzata da:
- pronunciato ingiallimento;
- Seal di corno che ricorda i semi;
- forte ingrossamento, più crepe;
- Stratificazione delle unghie.
In casi più rari (circa l'8% dei pazienti), si sviluppa un tipo di malattia "bagnato", un fungo essudativo. Si differenzia nelle eruzioni cutanee delle vescicole - bolle piene di liquido.
La terapia complessa comprende fondi locali. In casi avanzati, sono prescritti i farmaci di sistema. I farmaci vengono assunti fino a quando il fungo non è completamente scomparso.
Forma di squamina -iperkeratotica
Squamosi - La penetrazione di microrganismi patogeni nelle cellule esterne della pelle. Ipercheratosi - compattazione del derma dovuto alla formazione dello strato corneo. Per questo motivo, la forma squamosa-siperkeratotica della micosi ha altri 2 nomi: "Stop atleta" e "Mokasin Fungo".
Con un tipo di micosi ipercheratotico squamoso, si osservano i seguenti sintomi:
- La parte plantare del piede è coperta da uno spesso strato cheratinizzato della pelle, il che rende l'impressione che i mocassini siano indossati sulla gamba;
- La Sole addolora così tanto che è coperta da mais spessi e larghi;
- I semi sono coperti da crepe dolorose;
- Il disegno sulla pelle è visibile ad occhio nudo e la buccia diventa integrale;
- Il prurito diventa quasi insopportabile;
- Le unghie diventano più sottili nel tempo, si rompono, si sbriciolano.
Nel trattamento del fungo della moccasina, è importante eliminare prima lo strato corneo della pelle. Questo viene fatto con l'aiuto di bagni di soap-horseman, unguenti con ichthyol, comprimenti salicilici, impacchi.
Se a casa non funziona con questo compito, contattare il centro podologico. Usando una pedicure hardware, gli specialisti rimuoveranno con cura lo strato cheratinizzato del derma.
Ulteriori trattamenti dipendono dal patogeno e viene prescritto dopo aver fatto una diagnosi accurata. Senza rimuovere la pelle cheratinizzata, non si raccomanda di farlo: i componenti del medicinale non saranno in grado di raggiungere la lesione, il che negherà tutti gli sforzi nel trattamento della micosi.
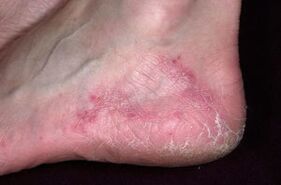
Forma dygidratic
In un altro modo il fungo-veicolare è il tipo di malattia più raro. Il sintomo principale sono numerose vescicole combinate in conglomerati. Queste sono bolle piene di liquido o pus. Quando il loro liquido inizia a vestire, le vescicole scoppiano, lasciano alle spalle le ulcere. Quest'ultimo si fonde in una linea e formano cicatrici pronunciate sulla pelle. Ciò accade a causa del fatto che la pelle si asciuga ed esfolia. Nel 70% dei casi, si osservano eruzioni allergiche nelle persone con un fungo vescicolare. Vari virus e batteri penetrano nelle ulcere, motivo per cui la malattia si mescola e diventa molto più complicata per determinare il patogeno iniziale. Per questo motivo, il medico deve essere visitato ai primi segni della malattia.
Il trattamento deve essere avviato immediatamente. Prima di trattare i piedi con farmaci antimicotici, è necessario rimuovere il processo acuto. È meglio affidare questo compito a uno specialista: il medico perforà attentamente le vescicole, elabora le ulcere rimanenti con acido ortoportico (2%) e striscia con soluzione blu o verde diamante di metilene.
Con negligenza della malattia, vengono prescritti unguenti corticosteroidi. Quando il processo infiammatorio viene rimosso, vengono prescritti agenti antimicotici locali per sopprimere il patogeno.
Forma cancellata

Questo tipo di micosi è quasi invisibile e contrassegnato da sintomi minimi. Questo è un arco di peeling, microcrack in zone interdigitali, un leggero bruciore, prurito. Se non si consulta un medico ai primi segni di un fungo cancellato, la patologia va in un'altra forma: onicomicosi. Questo tipo di lesione è molto più difficile da trattare e il chiodo esfolto cresce da un mese a sei mesi.
Il trattamento viene effettuato utilizzando farmaci locali: unguenti, creme, recinzioni. Con il loro aiuto, viene creato uno strato sul piede che protegge dalle infezioni da nuove infezioni.
Dopo aver applicato il farmaco locale, si consiglia di non lavare le gambe entro 24 ore. I mezzi vengono applicati alla pelle una volta al giorno.
La terapia del sistema è prescritta in casi estremi. Il fatto è che tali farmaci sono tossici e hanno un effetto negativo sugli organi interni, in particolare sul fegato. Se il rimedio locale affronta la sconfitta, non è necessario prendere i tablet.
Per prevenire la malattia, seguire le misure preventive più semplici. Usa solo cose personali, elabora le unghie con strumenti sterili e visita luoghi pubblici (docce, piscine, spiagge) a scisti. Assicurati che le tue scarpe siano convenienti per indossare, lascia che le gambe respirassero e rimangono sempre pulite.

















